Yumurtalıqların xərçəngi - Qadınların həyatını yarıda qoya bilən şişlər
- 2019.09.26 19:38
- 12215 Baxış

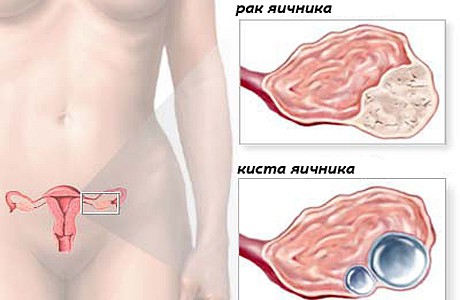
Yumurtalıqların xərçəngi – hormon sintez edən qadın cinsiyyət vəzilərinin – yumurtalıqların birincili, ikincili və ya metastatik xarakterli şiş xəstəliyidir. Erkən mərhələlərdə zəif simptomatikaya malik olur; patoqnomik əlamətlər müşahidə edilmir. Xəstəliyin yayılmış formaları halsızlıq, əzginlik, iştahın azalması və təhrif olunması, MBT funksiyalarının pozulması, dizurik dəyişikliklər, assitlə təzahür edir.
Yumurtalıqların xərçənginin diaqnostikası fizikal və vaginal müayinələr, kiçik çanağın USM, NMRT və KT, laparoskopiyanın aparılmasına, CA-125 onkomarkerin təyininə əsaslanır. Patologiyanın müalicəsində cərrahi üsul (panhisterektomiya), polikimyaterapiya, radioterapiyadan istifadə olunur.
Yumurtalıqların xərçəngi ümumi onkopatologiyaların strukturunda 7-ci (4-6%), qadın cinsiyyət sisteminin bədxassəli şişləri arasında isə 3-cü yerdə (uşaqlıq cismi xərçəngi və uşaqlıq boynu xərçəngindən sonra) dayanır. Patologiyaya əsasən predklimakterik və klimakterik dövrlərdə rast gəlinir, lakin onun 40 yaşdan kiçik qadınlarda aşkarlanması inkar edulmir.
Yumurtalıqların xərçənginin təsnifatı
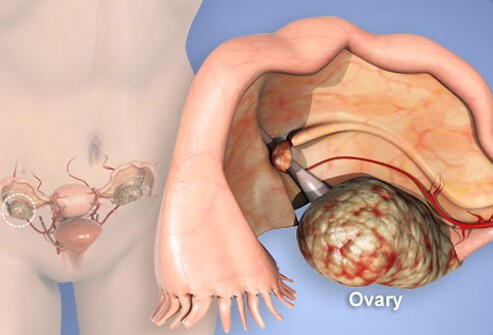
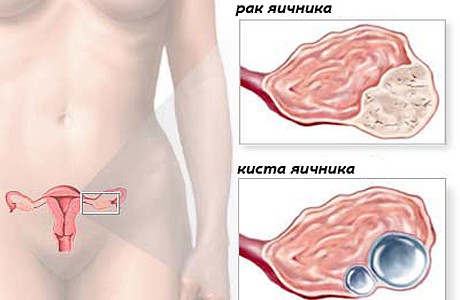
Yumurtalıqların xərçəngi Xərçəngin ilkin ocağının yaranma yerinə görə yumurtalıqların birincili, ikincili və metastatik zədələnmələri ayırd edilir. Birincili xərçəng zamanı ilkin ocaq yumurtalıqda lokalizasiya olunur. Birincili şişlər papillyar və ya vəzili quruluşa malik epitel törəmələridir, bəzən bu şişlər səthi epitel hüceyrələrindən inkişaf edir. Yumurtalıqların birincili xərçəngi adətən ikitərəfli olub, sərt konsistensiya və nahamar səthə malikdir; əsasən 30 yaşdan cavan qadınlarda rast gəlinir.
Yumurtalıqların ikincili xərçəngi klinik halların 80%-ni təşkil edir. Xərçəngin bu forması yumurtalıqların seroz, teratoid və ya psevdomusinoz kistomalarından əmələ gəlir. Seroz sistadenokarsinomalar 50-60, musinoz növlər isə 55-60 yaşdan sonra yaranır. İkincili endometroid sistadenokarsinomalar cavan, xüsusən, sonsuzluqdan əziyyət çəkən qadınlarda müşahidə edilir.
Yumurtalıqların metastatik xarakterli zədələnmələri mədə, süd vəzi, uşaqlıq, qalxanabənzər vəzinin xərçəngi zamanı şiş hüceyrələrinin ilkin ocaqdan hematogen, implantasion, limfogen yolla yayılması nəticəsində inkişaf edir. Yumurtalıqların metastatik şişləri qeyri-qənaətbəxş gedişli olub, sürətlə böyüyür. Adətən hər 2 yumurtalığı zədələyir, kiçik çanaq peritonu ilə erkən disseminasiya edir. Yumurtalıqların metastatik şişləri ağımtıl rəngli, nahamar səthli, sərt və ya xəmirəbənzər konsistensiyalıdır.
Yumurtalıqların xərçənginin az rast gəlinən formalarına papillyar sistadenoma, qranulyoz hüceyrəli, şəffaf hüceyrəli (mezonefroid) xərçəng, adenoblastoma, Brenner şişi, stromal şiş, disherminoma, teratokarsinoma aiddir.
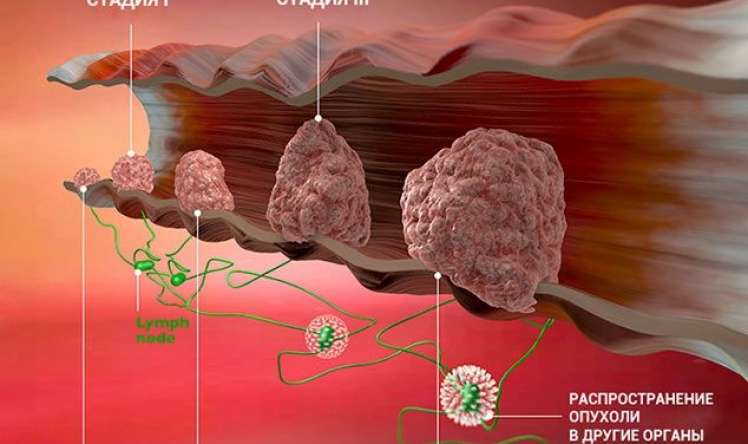
Klinik təcrübələrdə yumurtalıqların xərçəngi FIGO (I-IV mərhələlər) və TNM (birincili şişin, regionar və uzaq metastazların yayılması) kriteriyalarına əsasən qiymətləndirilir.
I (T1) – şiş yalnız yumurtalıqları əhatə edir.
IA (T1a) – şiş birtərəfli lokalizasiyaya malik olub, yumurtalığın kapsuluna sirayət etmədən vəzinin daxilində inkişaf edir.
IB (T1b) – şiş ikitərəfli lokalizasiyalı olub, yumurtalıqların kapsuluna sirayət etmədən vəzinin daxilində inkişaf edir.
IC (T1c) – şişin bir və ya hər iki yumurtalığın kapsuluna invaziyası və/ və ya onun cırılması, vəzinin səthində şiş törəmələrinin aşkarlanması, ekssudatda atipik hüceyrələrin olması
II (T2) – bir və ya hər iki yumurtalığın zədələnməsi, şişin kiçik çanaq orqanlarına yayılması
IIA (T2a) – yumurtalıqların xərçəngi uşaqlıq boruları və ya uşaqlığa yayılır və yaxud metastaz verir
IIB (T2b) – yumurtalıqların xərçəngi digər çanaq orqanlarına yayılır
IIC (T2c) – şiş prosesi kiçik çanağı əhatə edir, ekssudatda atipik hüceyrələr müəyyən edilir
III (T3/N1) – bir və ya hər iki yumurtalığın zədələnməsi, şişin peritonla və ya regionar limfa düyünlərinə metastazlaşması
IIIA (T3a) – mikroskopik təsdiq edilən peritondaxili metastazların olması
IIIB (T3b) – diametri 2sm-dən böyük olmayan makroskopik təyin edilən peritondaxili metastazlar
IIIC (T3c/N1) – diametri 2 sm-dən çox olan makroskopik təyin edilən peritondaxili metastazlar və ya regionar limfa düyünlərinə metastazlaşma
IV (M1) – uzaq metastazların olması
Yumurtalıqların xərçənginin yaranma səbəbləri
Yumurtalıqların xərçənginin inkişafını izah edən 3 hipotez mövcuddur. Hesab olunur ki, yumurtalıqların xərçəngi digər ovarial şişlər kimi estrogenə həssas vəzi toxumasında şiş transformasiyasının yaranma ehtimalını artıran uzunmüddətli hiperestrogeniya fonunda inkişaf edir.
Digər yanaşmaya əsasən yumurtalıqların xərçənginin formalaşmasına erkən menarxe, gec menopauza, hamiləliklərin sayının az, laktasiya dövrünün isə qısa olması ilə əlaqədar daimi ovulyasiya təsir edir. Fasiləsiz ovulyasiyalar yumurtalıq stromasının epitelinin dəyişməsinə səbəb olaraq, DNT-nin aberrant zədələnməsinə və onkogenlərin ekspressiyasının aktivləşməsinə şərait yaradır.
Genetik hipotezə görə yaxın qohumlarında süd vəzi və yumurtalıqların xərçəngi olan qadınlar risk qrupuna aiddir. Aparılan müşahidələrə nəzərən yumurtalıqların xərçənginin yüksək inkişaf riski sonsuzluq, yumurtalıqların disfunksiyası, endometriumun hiperplaziyası, tez-tez təkrarlanan ooforit və adneksit, uşaqlığın mioması, yumurtalıq kistaları və xoşxassəli şişləri ilə assosiasiya olunur. Hormonal kontrasepsiyanın uzunmüddətli (5 ildən artıq) istifadəsi isə əksinə, yumurtalıqların xərçənginin yaranma ehtimalını təxminən 2 dəfə azaldır.
Yumurtalıqların xərçənginin əlamətləri
Yumurtalıqların xərçənginin təzahürlərinin dəyişkən olması xəstəliyin morfoloji formalarının müxtəlifliyi ilə izah olunur. Lokal formalarda bir qayda olaraq, simptomsuz gedir. Cavan qadınlarda yumurtalığın xərçəngi şişin ayaqcığının burulması və ya onun kapsulunun perforasiyası nəticəsində qəfil yaranan ağrı sindromu ilə özünü büruzə verə bilər.
Əlamətlərin aktivasiyası şiş prosesinin yayılma dərəcəsindən asılıdır. Qadınlarda halsızlıq, zəiflik, yorğunluq, subfebrilitet; iştahın, MBT-nın funksiyalarının pozulması (meteorizm, ürəkbulanma, qəbizlik); dizurik əlamətlərin yaranması qeydə alınır.
Peritonun zədələnməsi zamanı assit; ağciyərlərə metastaz hallarında plevrit inkişaf edir. Gecikmiş mərhələlərdə ürək-damar və tənəffüs çatışmazlığı artır, aşağı ətraflarda ödemlər, tromboz əmələ gəlir. Yumurtalıqların xərçəngi qaraciyər, ağciyərlər, sümüklərə metastazlar verməsi ilə xarakterizə olunur.
Yumurtalıqların bədxassəli şişləri arasında hormonal-aktiv epitel törəmələrinə də rast gəlinir. Yumurtalıqların qranulyoz hüceyrəli xərçəngi feminizəedici şiş olub, qızların vaxtından əvvəl cinsi yetişkənliyinə və menopauza dövründə uşaqlıq qanaxmalarının təkrarlanmasına səbəb olur. Maskulinizəedici şişlər – adenobalstoma əksinə, hirsutizm, bədən quruluşunun dəyişməsi, süd vəzilərinin kiçilməsi, aybaşının kəsilməsinə gətirib çıxarır.
Yumurtalıqların xərçənginin diaqnostikası
Yumurtalıqların xərçənginin diaqnostik üsullarına fizikal, ginekoloji, instrumental müayinələr aiddir. Assit və şiş palpasiya ilə müəyyən oluna bilər. Ginekoloji müayinə bir- və ya ikitərəfli ovarial törəməni aşkar etməyə imkan versə də, onun xoşxassəliyinin dərəcəsi barədə dəqiq məlumat vermir. Rektovaginal müayinənin köməyilə yumurtalıqların xərçənginin parametrium və pararektal toxumaya invaziyası dəqiqləşdirilir.
Transvaginal exoqrafiya (USM), kiçik çanağın MRT və KT vasitəsilə şiş nahamar formalı, aydın kapsulu olmayan, fərqli daxili quruluşa malik həcmli törəmə şəklində vizualizasiya olunur. Diaqnostika laparoskopiya biopsiyanın aparılması və şişin histotipinin təyininə, sitoloji müayinə üçün peritoneal ekssudatın götürülməsinə kömək edir. Bir sıra hallarda ekssudat uşaqlıq yolunun arxa tağının punksiyası yolu ilə əldə edilir.
Yumurtalıq xərçənginə şübhə yarandıqda qan zərdabında onkomarkerlərin (СА-19.9, СА-125 və s.). təyini göstəriş hesab olunur. İlkin ocağın və ya uzaq orqanlara metastazların istisna edilməsi üçün mammoqrafiya, mədə və ağciyərlərin rentgenoqrafiyası, irriqoskopiya; qarın boşluğu, plevra boşluğu, qalxanabənzər vəzinin USM; FQDS, rektoromanoskopiya, sistoskopiya, xromosistoskopiya icra edilir.
Yumurtalıqların xərçənginin müalicəsi
Yumurtalıqların xərçəngi zamanı müalicə taktikası prosesin mərhələsi, şişin morfoloji quruluşu, histotipin kimyaterapevtik və şüa təsirlərinə həssaslığı, somatik və yaş amilləri nəzərə alınmaqla seçilir. Müalicə kompleksşəkilli olub, cərrahi üsul (panhisterektomiya), polikimyaterapiya və radioterapiyadan ibarətdir.
Yumurtalıqların xərçənginin lokal formaları aşkar edidikdə (I-II mərhələ) panhisterektomiya və böyük piyliyin rezeksiyası həyata keçirilir. Zəif və ya yaşlı pasiyentlərdə uşaqlığın artımlarla birgə supravaginal amputasiyası, böyük piyliyin subtotal rezeksiyası tətbiq edilir. Əməliyyat prosesində paraaortal limfa düyünlərinin reviziyası və onların təcili intraoperasion histoloji müayinəsi aparılır. Yumurtalıqların xərçənginin III-IV mərhələlərində kimyaterapiyadan əvvəl şiş kütlələrinin maksimal dərəcədə xaric edilməsinə yönəldilmiş sitoreduktiv müdaxilə icra olunur. Xəstəliyin qeyri-operabel formalarında müdaxilə şiş toxumalarının biopsiyası ilə məhdudlaşır.
Yumurtalıqların xərçəngi zamanı polikimyaterapiya predoperasion, postoperasion mərhələlərdə aparılır. Yayılmış bədxassəli proseslərdə bu üsuldan müstəqil şəkildə istifadə təyin olunur. Polikimyaterapiya (platin preparatları, xloretilamin, taksanla) şiş hüceyrələrinin mitozu və proliferasiyasının dayanamsına səbəb olur. Sitostatiklərin yan təsirlərinə ürəkbulanma, qusma, neyro-və nefrotoksiklik, qan yaranmanın ləngiməsi aiddir. Yumurtalıqların xərçəngində şüa terapiyasının nəticələri çox zəif olur.
Yumurtalıqların xərçənginin proqnoz və profilaktikası
Yumurtalıqların xərçəngi zamanı yaşama müddəti xəstəliyin mərhələsi, şişin morfoloji quruluşu və onun differensiasiyasından asılıdır. 5 illik sağqalma ehtimalı I mərhələdə 60-90%, II mərhələdə 40-50%, III mərhələdə 11%, IV mərhələdə isə 5% təşkil edir. Seroz və musinoz xərçəng daha qənaətbəxş, mezonefroid, differensiasiya olunmayan şişlər isə ən ağır proqnoza malik olur.
Radikal histerektomiyadan (panhisterektomiyadan) sonra postoperasion dövrdə pasiyentlər onkoginekoloqun müşahidəsi altında olmalı, postkastrasion sindromun inkişafının qarşısı alınmalıdır. Yumurtalıqların xərçənginin profilaktikasında orqanın xoşxassəli şişlərinin vaxtında diaqnostikası, onkoprofilaktik baxışlar, əlverişsiz amillərin təsirinin azaldılması başlıca rol oynayır.